La osteoartritis de cadera en etapa terminal no se asoció con una mayor prevalencia de características espinopélvicas adversas en comparación con voluntarios asintomáticos emparejados. La edad y la posición de pie son los predictores más fuertes de la flexión de la columna lumbar.
How to Screen for Lumbar Spine Stiffness in Patients Awaiting Total Hip Arthroplasty – ScienceDirect
Este estudio tuvo como objetivo (1) definir la prevalencia de anomalías espinopélvicas entre pacientes con osteoartritis de cadera (OA) y controles (voluntarios asintomáticos) y (2) identificar factores que predicen de manera confiable la presencia de rigidez de la columna lumbar.
Los efectos adversos de la rigidez de la columna lumbar sobre el resultado de la ATC se han informado ampliamente y han despertado una mayor conciencia entre los cirujanos. Sin embargo, las preguntas pertinentes sobre qué tan comunes son las características espinopélvicas adversas en una clínica típica de artroplastia y cuál es la mejor manera de identificar la rigidez de la columna lumbar preoperatoriamente no se han abordado adecuadamente, lo que lleva a preguntas comunes como «¿se debe examinar a todos los pacientes para detectar la presencia de rigidez de la columna?» ?” La presencia de cadera en etapa terminal.
La presencia de osteoartritis de cadera en etapa terminal no se asoció con una mayor prevalencia de características espinopélvicas adversas en comparación con voluntarios asintomáticos emparejados. La edad y la posición de LL son los predictores más sólidos de la flexión de la columna lumbar y pueden guiar la práctica clínica sobre cuándo obtener radiografías adicionales en pacientes con OA de cadera antes de la artroplastia para identificar a los pacientes en riesgo.
End-stage hip osteoarthritis was not associated with an increased prevalence of adverse spinopelvic characteristics compared to matched, asymptomatic volunteers. Age and LLstanding are the strongest predictors of lumbar spine flexion. https://t.co/wccsOLpN8E pic.twitter.com/yf1nYoCAoS
— The Journal of Arthroplasty (@JArthroplasty) September 29, 2023
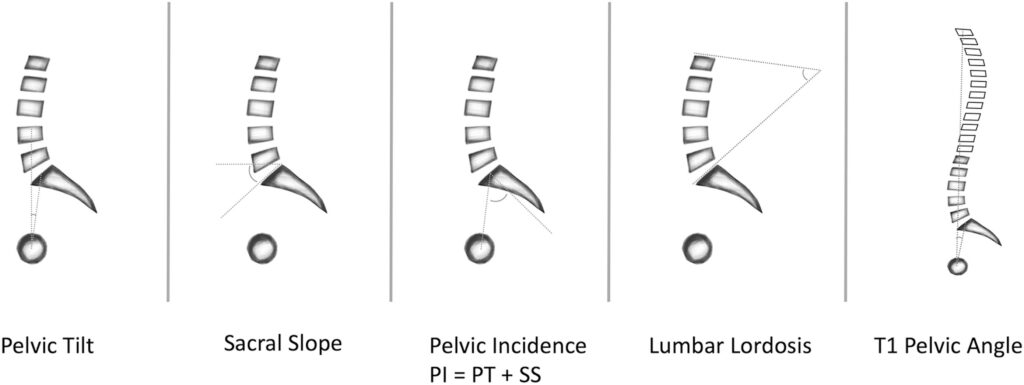
Este es un estudio prospectivo, transversal, de cohortes de casos de pacientes con OA primaria de cadera en etapa terminal, que se sometieron a una artroplastia total de cadera (ATC) primaria. Los pacientes fueron comparados con una cohorte de voluntarios asintomáticos, emparejados por edad, sexo e índice de masa corporal (IMC), que sirvieron como grupo de control. Las patologías espinopélvicas se definieron como: deformidad de la columna lumbar plana (diferencia de 10 o más grados para la incidencia pélvica menos el ángulo de lordosis lumbar), una inclinación pélvica sagital de pie de 19° o más y rigidez de la columna lumbar (flexión lumbar de menos de 20° entre ambas). posturas).
La prevalencia de patologías espinopélvicas fue similar entre pacientes y controles (deformidad de espalda plana: 16% versus 10%, P = 0,209; inclinación pélvica en bipedestación >19°: 17% versus 24%, P = 0,218; rigidez de la columna lumbar: 6% versus 5%, p = 0,827). La edad mayor de 65 años y un ángulo de lordosis lumbar en bipedestación inferior a 45° se asociaron con una alta sensibilidad y especificidad para identificar la rigidez de la columna lumbar (edad >65 años: 82% y 66%; ángulo de lordosis lumbar en bipedestación <45°: 85% y 73%).
How to Screen for Lumbar Spine Stiffness in Patients Awaiting Total Hip Arthroplasty – ScienceDirect
Innmann M, Verhaegen J, Renkawitz T, Merle C, Grammatopoulos G. How to Screen for Lumbar Spine Stiffness in Patients Awaiting Total Hip Arthroplasty. J Arthroplasty. 2023 Aug 9:S0883-5403(23)00801-X. doi: 10.1016/j.arth.2023.08.006. Epub ahead of print. PMID: 37567351.
Copyright



 Dedicado de tiempo completo a atender los problemas de la Columna Vertebral en Adultos y Niños, es decir Diagnóstico, Prevención y Tratamiento de las Enfermedades de la Columna Vertebral en Adultos y Niños. Ejerciendo este quehacer desde hace 25 años.
Dedicado de tiempo completo a atender los problemas de la Columna Vertebral en Adultos y Niños, es decir Diagnóstico, Prevención y Tratamiento de las Enfermedades de la Columna Vertebral en Adultos y Niños. Ejerciendo este quehacer desde hace 25 años.